Kiedy patrzysz na dziecko to wygląda ono jak taki mniejszy dorosły? Nie. Nie karmisz też swojego dziecka taką samą ilością jedzenia, jak dorosłego. Istnieje tez osobna dziedzina chirurgii ogólnej – chirurgia dziecięca. Czy można zatem dziecko traktować w badaniach laboratoryjnych jak dorosłego?
Pediatria obejmuje okres życia młodego człowieka, w którym zawierają się dziecięctwo i ciągłe zmiany. Stanowi to spore wyzwanie dla diagnostów i lekarzy. Muszą wziąć pod uwagę nie tylko mniejsze rozmiary organów wewnętrznych, ale i mniejszą wydolność organizmu, inny metabolizm i zapotrzebowanie organizmu. Nie ma tutaj sztywnych reguł, więc trudno tez określić co jeszcze jest w porządku, a co już wymaga dokładniejszego zbadania.
Należy pamiętać o tym, że proces diagnostyczny komplikuje duża zmienność wyników badań. To dlatego bilans u początku życia dziecka wykonuje się często, a później coraz rzadziej. Trzeba się liczyć także z różnorodnością wśród małych pacjentów. Wcześniak oraz dziecko urodzone w terminie, pomimo tego, że oboje mają tydzień, będą miały różne wyniki badań laboratoryjnych. Dzieci przechodzą też przez inne choroby i, jeśli dotyka je proces nowotworowy, również różni się od tego „dorosłego”. W związku z tym często oznacza się parametry, których u dorosłych pacjentów się nie wykonuje.
Pobieranie krwi
Pierwsze pytanie dotyczy pobierania krwi u dzieci. Czy pobiera się tak samo jak u dorosłych (o pobieraniu powstał już wpis)? Niekoniecznie. Nie tylko dlatego, że naczynia są delikatniejsze, ale niemowlęta i noworodki nie mają wykształconego systemu krzepnięcia. U nich pobranie krwi z żyły lub tętnicy grozi krwawieniem. Krew zatem pobiera się z pięty, po uprzednim ogrzaniu lub z płatka ucha. Trudno ustalić minimalną ilość krwi, jaka jest konieczna. Często diagności czy technicy mają niemały kłopot by wykonać badania z krwi, jaka została dostarczona do laboratorium. Robią wszystko, by nie było konieczności kolejnego pobierania krwi. Zbyt częste lub zbyt obfite pobieranie krwi może doprowadzić do anemii, a wtedy konieczna jest transfuzja, szczególnie u wcześniaków. U starszych dzieci krew pobiera się tradycyjnie, z żyły.
Brak wartości referencyjnych
Można pokusić się o stwierdzenie, że problem braku wartości referencyjnych nie zostanie nigdy rozwiązany. Istnieje sporo przyczyn takiego stanu rzeczy. Są to między innymi wspomniane wcześniej ciągłe zmiany. Lekarz, obserwując zmiany w wynikach badań noworodka, musi ocenić czy są to zmiany patologiczne, czyli nieprawidłowe, czy fizjologiczne, związane ze wzrostem i rozwojem a także dojrzewaniem. Zawsze jednak patrzy na wartości, które funkcjonują w danym laboratorium. Jeśli odnoszą się one tylko dla dorosłych, jest to odpowiednio zaznaczone. Nie wszystkie parametry są zależne tylko od wieku.
Ciekawostka
Są parametry, które się nie różnią, jak glukoza czy jony, takie które się trochę różnią, bo zależą m.in. od masy mięśni jak kreatynina i takie które się mocno różnią jak morfologia i wyniki immunologiczne, w tym immunoglobuliny (IgG od wyższego niż matka po porodzie to fizjologicznej hipogammaglobulinemii, aż po powolne osiąganie wartości jak u dorosłych).
W oparciu o powyższe, wartości referencyjne dla niektórych parametrów często są bardzo szerokie. Takie rozwiązanie stosują laboratoria, kiedy nie maja potrzeby wyznaczać wartości odpowiednich dla zmian w ciągu kilku miesięcy życia noworodka. Wiele zakresów referencyjnych zostało ustalonych kilka lat temu, gdzie stosowano inne metody analityczne. W międzyczasie wiele metod zostało zautomatyzowanych i wystandaryzowanych. Należałoby wyznaczyć zakresy na nowo. Zakresy różnią się też nie tylko ze względu na wiek i płeć, ale też rasę, położenie geograficzne i sposób odżywiania. W Polsce sporo się zmienia w tym względzie, natomiast zmian tych nie uwzględniono w wartościach badań. Te ostanie problemy dotyczą również dorosłych. U dzieci występuje również problem zmian związanych z różnymi analizatorami.
Badania przesiewowe
Badania przesiewowe u noworodków wykonuje się w celu wykrycia chorób metabolicznych zanim jeszcze wystąpią objawy. To, w kierunku jakiej choroby będą wykonane badania zależy od tego, jak duże jest zagrożenie dla dziecka, jeśli choroba nie będzie szybko wykryta. Dodatkowo znaczenie ma fakt czy choroba występowała wcześniej w rodzinie i z jaką częstością. Nie bez znaczenia jest też odpowiedź na pytanie czy test jest tani czy nie. Powszechnie wiadomo, że zamiast ładować kasę od razu w rzadkie i kosztowne testy warto wykluczyć wcześniej choroby, które są częściej diagnozowane w danej populacji a ich stwierdzenie nie wymaga tak dużych nakładów finansowych.
W Polsce badania przesiewowe wykonuje się w kierunku mukowiscydozy, fenyloketonurii i wrodzonej niedoczynności tarczycy. Te wykonywane są wszystkim dzieciom po urodzeniu. Istnieją jeszcze dodatkowe badania sprawdzające podejrzenia chorób metabolicznych, ale tutaj już chyba wykonywane są z konkretnych wskazań.
Wartości referencyjne
Skupię się jedynie na wartościach hematologicznych, bo uważam, że te różnice są najważniejsze. Parametry te w okresie tuż po narodzinach ulegają bardzo dynamicznym zmianom. Wiąże się to z tym, że dzieci, przebywając jeszcze w brzuchu matki dysponują innym rodzajem hemoglobiny niż „na zewnątrz”. Jest to tak zwana hemoglobina płodowa (HGBF). Chodzi o to, że ta płodowa gorzej radzi sobie z oddawaniem tlenu do tkanek. i wywołuje coś na kształt niedotlenienia To jest sygnał dla organizmu, żeby produkować więcej erytropoetyny, co przyczynia się do zwiększenia hemoglobiny, liczby erytrocytów, a co za tym idzie, hematokrytu. Hematokryt już w życiu płodowym jest dużo wyższy u dziecka niż u matki. Przekłada się to na taki efekt, ze dziecko, sumarycznie, „ma więcej tlenu”.
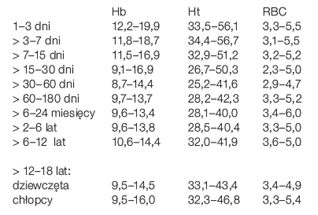
U noworodków po urodzeniu zmienia się wielkość erytrocytów. W życiu płodowym dominują mikrocyty, czyli erytrocyty mniejsze. Dopiero po urodzeniu zaczynają się tworzyć normocyty.

Istotnie wyższa od starszych dzieci jest też liczba leukocytów, jak i zawierających się w tym neutrofilów, Podobnie ma się rzecz z liczbą płytek. Wydaje mi się, że to kwestia tego, że organizm takiego dziecka po urodzeniu musi wejść na swoje „obroty”. Przez pierwszy rok w szpiku dominują limfocyty, nawet do 3 roku życia. Dopiero po tym czasie szpik na powrót zaczyna wytwarzać neutrofile.

Przedstawiłam tutaj podstawowe różnice w wynikach badań laboratoryjnych. Należy jednak pamiętać, zęby nigdy nie diagnozować się, a w tym przypadku dziecka, samemu. Można wyrządzić wiele szkód niewłaściwym postępowaniem, które później ciężko odkręcić. Pani doktor przedstawiła historie tak zwanych „telefonicznych uzdrowień”, gdzie zapłakana matka dzwoni z wynikiem otrzymanym z prywatnego laboratorium, że dziecko chore, po czym po sprawdzeniu z wartościami dla dzieci w tym wieku okazuje się, że wyniki tą głęboko w fizjologii. Organizm dziecka jest niezwykle wrażliwy i „kruchy”. Stąd częste bilanse. Mają służyć temu, by obserwować czy dziecko rozwija się prawidłowo.
Post powstał w oparciu o Diagnostykę laboratoryjną z elementami biochemii, a także we współpracy z dr Karoliną Bukowską-Strakovą.
Przypuszczaliście, że wyniki dzieci mogą się tak różnić od Waszych?
Do przeczytania!










